Η οστεοαρθρίτιδα της άρθρωσης του γόνατος είναι μια χρόνια εκφυλιστική δυστροφική νόσος που χαρακτηρίζεται από προοδευτική υποβάθμιση και απώλεια του αρθρικού χόνδρινου ιστού στο γόνατο. Λόγω της παθολογίας που καταστρέφει την άρθρωση, αναπτύσσεται πόνος στα πόδια και περιορισμένη κίνηση. Στην ιατρική ορολογία, αυτή η παθογένεση αναφέρεται συχνά ως γονάρθρωση - ένας πιο συγκεκριμένος όρος που αναφέρεται άμεσα στον εντοπισμό της αρθροπάθειας (αρθροπάθεια) στο γόνατο. Σύμφωνα με τα τελευταία στοιχεία ερευνητών, 100-120 άτομα ανά 10. 000 άτομα διαγιγνώσκονται με γονάρθρωση στη χώρα μας. Οι ειδικοί υποθέτουν ότι ο αριθμός των κρουσμάτων θα διπλασιαστεί μέχρι το 2020.
Ο επιπολασμός της οστεοαρθρίτιδας του γόνατος είναι ελαφρώς υψηλότερος στις γυναίκες από ότι στους άνδρες. Παράλληλα, στην ομάδα των ανδρών ασθενών στην πρώτη επίσκεψη κυριαρχούν νέοι – έως 45 ετών, στη γυναικεία ομάδα κυριαρχούν ασθενείς άνω των 55 ετών. Μέχρι την ηλικία των 65+, ανεξαρτήτως φύλου, το 80% των ανθρώπων διαγιγνώσκονται με ακτινολογικά σημεία παθολογίας διαφόρων βαθμών σοβαρότητας. Η αιτιολογία της παθογένεσης βασίζεται σε πολυάριθμους επίκτητους και συγγενείς παράγοντες, ένας από τους κύριους τόπους είναι ο χρόνιος τραυματισμός των αρθρικών άκρων της συσκευής του γόνατος λόγω ακατάλληλου προγράμματος προπόνησης. Δεν είναι μόνο αυτός ο λόγος, όλοι οι προκλητικοί παράγοντες θα αποκαλυφθούν σε όλο το άρθρο.
Η οστεοαρθρίτιδα της άρθρωσης του γόνατος οδηγεί σε μόνιμη απώλεια της λειτουργίας ενός σημαντικού βιολογικού τμήματος του άκρου. Ένα άτομο αρχίζει να δυσκολεύεται να περπατήσει, υποφέρει από πόνο, συχνά ο ασθενής παραπέμπεται σε ειδικές συσκευές υποστήριξης και εξωτερική βοήθεια.
Όσο νωρίτερα ανιχνευθεί η παθολογική διαδικασία, τόσο περισσότερες ελπίδες μπορούν να δοθούν στην επίδραση της συντηρητικής θεραπείας. Δεν είναι όμως όλα τόσο απλά. Διαπιστώθηκε ότι όταν ο εκφυλισμός έχει ήδη καταστρέψει πλήρως την άρθρωση του γόνατος και έχουν προκύψει επιπλοκές, περίπου το 40% των ασθενών απευθύνεται στον γιατρό πολύ αργά. Δυστυχώς, οι συντηρητικές μέθοδοι δεν λειτουργούν σε προχωρημένες μορφές και σε όψιμα στάδια της νόσου, μόνο η χειρουργική επέμβαση μπορεί να βοηθήσει εδώ.
Αιτίες οστεοαρθρίτιδας του γόνατος
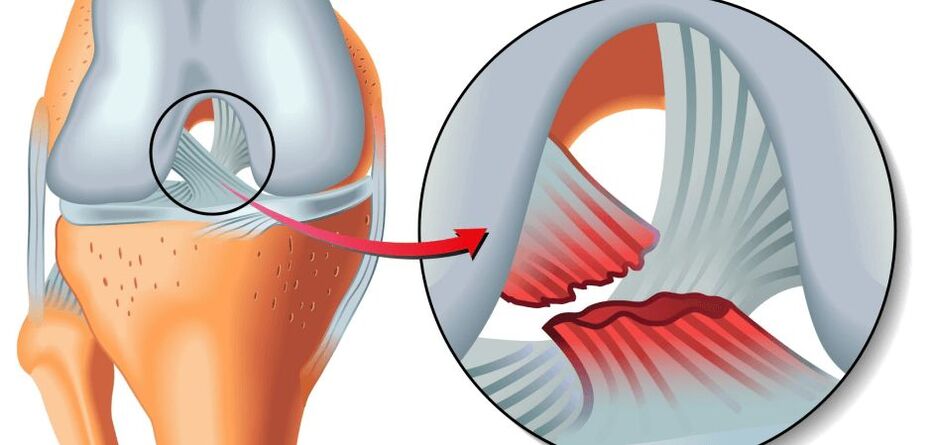
Ο κύριος λόγος για τον μηχανισμό εμφάνισης της παθολογίας είναι η παραβίαση του μεταβολισμού των χόνδρινων δομών με μια αλλαγή στην ισορροπία καταβολισμού-αναβολισμού, δηλαδή όταν οι διαδικασίες καταστροφής των κυττάρων του χόνδρου υπερισχύουν της ανάκτησης. Πρώτον, ο υαλώδης χόνδρος που καλύπτει τις αρθρικές επιφάνειες της άρθρωσης και η υποχόνδρια πλάκα που βρίσκεται κάτω από τον αρθρικό χόνδρο υφίστανται μη αναστρέψιμες αλλαγές.
Η παθοφυσιολογία της αρθρώσεως του γόνατος είναι πολύ διαφορετική. Οι ειδικοί έχουν εντοπίσει τους κύριους κοινούς παράγοντες που προκαλούν την ασθένεια, εξετάστε τους.
Ανεπαρκής σωματική δραστηριότητα και άγχος στο κάτω μέρος του σώματος στην καθημερινή ζωή:
- επαγγελματικά αθλήματα, χορός?
- υπερβολικό περπάτημα κατά τη διάρκεια μιας βάρδιας εργασίας.
- συχνή άρση βαρών?
- μακριές οκλαδόν ή με τα γόνατα τραβηγμένα κάτω, όρθια / κίνηση στα γόνατα.
- σημαντική επιβάρυνση σε επίπεδο νοικοκυριού (δυσανάλογη εργασία στο σπίτι, στη χώρα κ. λπ. ).
Προηγούμενος τραυματισμός στο γόνατο:
- τοπικοί μώλωπες, για παράδειγμα, πέφτοντας στο γόνατό σας και το χτυπάτε με κάτι.
- Τοπικά εξαρθρήματα και μυϊκά διαστρέμματα.
- βλάβη στους συνδέσμους (ρήξεις, διαστρέμματα).
- τραυματισμοί μηνίσκου με μετατοπίσεις, ρήξεις, μισές ρήξεις.
- Κάταγμα της επιγονατίδας ή των κονδύλων, της περόνης, του μηριαίου οστού ή της κνήμης.
Συγγενείς ανωμαλίες στη δομή του μυοσκελετικού συστήματος (δυσπλασία):
- Υπανάπτυξη / παραμόρφωση του κάτω ποδιού.
- αδυναμία/βράχυνση των μυών του μηρού.
- συγγενής εξάρθρωση της επιγονατίδας.
- αρθρική υπερκινητικότητα?
- συγγενής βλαισός ή ιός των γονάτων.
Συνοδές παθολογίες στο ιστορικό, για παράδειγμα:
- Αρθρίτιδα;
- Ρευματισμός;
- σακχαρώδης διαβήτης;
- ερυθηματώδης λύκος;
- φλεγμονή του θυρεοειδούς?
- σοβαρές αλλεργικές ασθένειες?
- τοπικοί κιρσοί κ. λπ.
υπέρβαρος:
- με ΔΜΣ 25, 1-27 kg/m2 (μεσαίου κινδύνου).
- με ΔΜΣ 27, 1-30 (υψηλού βαθμού).
- με ΔΜΣ μεγαλύτερο από 30 kg/m2 (κρίσιμα υψηλή προδιάθεση για οστεοαρθρίτιδα γόνατος).
Προηγούμενη επέμβαση στο γόνατο που δεν σχετίζεται με οστεοαρθρίτιδα, όπως π. χπ. χ. :
- αφαίρεση μηνίσκου?
- πλαστικό συνδέσμων?
- Τοποθέτηση σταθεροποιητών, πλακών για κατάγματα κ. λπ.
Χαμηλή σωματική δραστηριότητα: με έλλειψη κινητικής δραστηριότητας στα άκρα, η παροχή αίματος μειώνεται, οι μεταβολικές διεργασίες αναστέλλονται, οι μύες και οι σύνδεσμοι χάνουν δύναμη, γεγονός που δημιουργεί ευνοϊκές συνθήκες για την εμφάνιση εκφυλισμού στο γόνατο και σε άλλες αρθρώσεις των ποδιών.
Μετά την εμμηνόπαυση: Με την έναρξη της εμμηνόπαυσης στις γυναίκες, η παραγωγή οιστρογόνων μειώνεται σημαντικά και αυτές οι ορμόνες, σε μειωμένες ποσότητες, δεν μπορούν πλέον να έχουν την ίδια προστατευτική δράση στις αρθρώσεις στα ίδια κατάλληλα επίπεδα όπως πριν.
Οποιοσδήποτε από αυτούς τους παράγοντες (ή συνδυασμός 2 ή περισσότερων) μπορεί να χρησιμεύσει ως η αρχή μιας τοπικής μεταβολικής διαταραχής στις αρθρώσεις του γόνατος και ως αποτέλεσμα της ανάπτυξης οστεοαρθρίτιδας. Ρωγμές, μαρμαρυγές, έλκη εμφανίζονται στις τριβόμενες αρθρικές επιφάνειες, εγκλωβισμένες σε υαλώδη χόνδρο. Ο χόνδρος γίνεται λεπτός, ανελαστικός, τραχύς, ανομοιόμορφος. Από αυτή την άποψη, οι ιδιότητες φθοράς και ολίσθησης της άρθρωσης μειώνονται, οι κινήσεις μεταξύ των επιφανειών της άρθρωσης εμποδίζονται από τον θάνατο του χόνδρινου ιστού και για τον ίδιο λόγο μειώνεται ο χώρος της άρθρωσης.
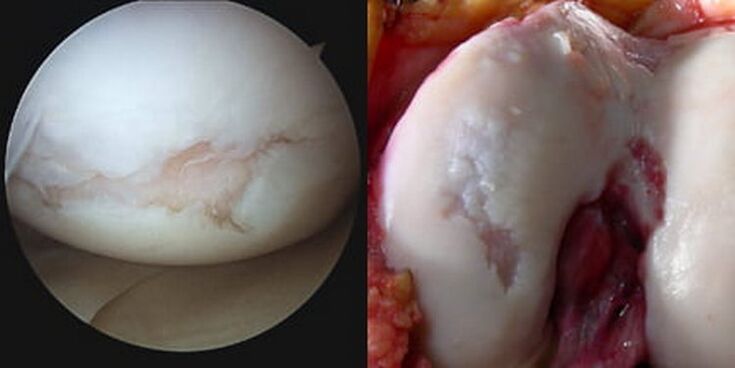
Η παθολογικά αυξημένη ενδοαρθρική τριβή, μαζί με προοδευτικές βιομεταβολές, οδηγεί τελικά σε πλήρη εξαφάνιση (σβήσιμο) της χόνδρινης ζώνης, μερική ή πλήρη καταστροφή της υποχόνδριης πλάκας και έκθεση των συνδετικών οστών. Οι εκτεθειμένοι κονδύλοι του μηριαίου οστού τρίβονται πάνω στην εκτεθειμένη κνήμη στην άνω επίφυση και/ή στην επιγονατίδα, οι επιφάνειες επαφής μετατοπίζονται ανώμαλα και η άρθρωση παραμορφώνεται όλο και περισσότερο.
Λόγω του γεγονότος ότι η ασθένεια οδηγεί σε παραμορφώσεις της δομής της άρθρωσης, στην ιατρική ορολογία μπορεί κανείς συχνά να βρει μια τέτοια διατύπωση της διάγνωσης ως "παραμορφωτική αρθροπάθεια της άρθρωσης του γόνατος". Οι έντονες παραμορφώσεις είναι πιο χαρακτηριστικές των μεταγενέστερων σταδίων ανάπτυξης. Ως εκ τούτου, χρησιμοποιείται η λέξη "παραμόρφωση" που χρησιμοποιείται συχνότερα από τους γιατρούς σε σχέση με την οστεοαρθρίτιδα τελικού σταδίου.
Συμπτώματα: πρώιμες, όψιμες εκδηλώσεις
Το κύριο παράπονο με την οστεοαρθρίτιδα του γόνατος είναι ο πόνος. Στην αρχή της νόσου, ο πόνος είναι συνήθως μηχανικής φύσης, δηλαδή εκδηλώνεται και εντείνεται τη στιγμή ή μετά από παρατεταμένη σωματική δραστηριότητα, με πολύωρη ορθοστασία σε ένα μέρος ή ανέβασμα σκαλοπατιών, στο τέλος της εργάσιμης ημέρας. . Τα πρώτα συμπτώματα περιλαμβάνουν επίσης πρωινή δυσκαμψία στο προβληματικό γόνατο, η οποία συνήθως διαρκεί 30-40 λεπτά πριν το άτομο υποχωρήσει.

Ο παρατεταμένος και συχνά εκδηλωμένος πόνος μερικές φορές (συχνότερα στο αρχικό και ενδιάμεσο στάδιο) προκαλεί δευτεροπαθή αρθρίτιδα, γι' αυτό και γίνεται αισθητός σε ηρεμία. Η υπερβολική συσσώρευση αρθρικού υγρού ως απάντηση στον πόνο και τη φλεγμονή προκαλεί επίσης προβλήματα με την κάμψη/έκταση του γόνατος ή επιδεινώνει την υπάρχουσα δυσλειτουργία κάμψης-έκτασης. Στο προχωρημένο στάδιο, είναι δυνατές παραλλαγές της έναρξης του πόνου, που σημαίνει την εμφάνιση ενός συνδρόμου πόνου με την έναρξη του περπατήματος, το οποίο μειώνεται στην πορεία των κινήσεων σε 15-30 λεπτά. Τα επώδυνα φαινόμενα μπορεί να επανεμφανιστούν με συνεχή αύξηση του φορτίου στο προβληματικό γόνατο.
Οι προχωρημένες περιπτώσεις συχνά συνδέονται με την εμφάνιση συνδρόμου συμφόρησης των αρθρώσεων. Το τσίμπημα χαρακτηρίζεται από ξαφνικό οξύ πόνο σκοπευτικού χαρακτήρα και μπλοκάρισμα κινήσεων στην περιοχή του γόνατος. Το μπλοκάρισμα εξαλείφεται με μια περίεργη στροφή του ποδιού, αλλά όχι πάντα ένα άτομο αντιμετωπίζει ανεξάρτητα το ξεκλείδωμα του γόνατος.
Για να διευκρινιστεί πλήρως η κλινική εικόνα, παρουσιάζουμε όλα τα τυπικά συμπτώματα της αρθρώσεως του γόνατος:
- σύνδρομο τοπικού πόνου, ειδικά εκφρασμένο στην κίνηση.
- αίσθημα σφίξιμο, ακαμψία στο γόνατο.
- δηλητηρίαση των αρθρώσεων κατά τη διάρκεια της κίνησης με τη μορφή κουδουνίστρες, τσακίσματα, κλικ.
- επώδυνη και/ή δύσκολη κάμψη, επέκταση ποδιών, περιστροφή.
- Αδυναμία του τετρακέφαλου μηριαίου μυός (οι μηριαίοι μύες υφίστανται σοβαρή ατροφία με προχωρημένη γονάρθρωση).
- αίσθηση λυγισμού του πονεμένου ποδιού.
- πρήξιμο και ζεστασιά του δέρματος πάνω από την άρθρωση.
- αλλαγή στο στερεότυπο βάδισης (η χωλότητα προχωρά στο προτελευταίο, τελευταίο στάδιο).
- Καμπυλότητα βλαισού ή βαλβίδας του πάσχοντος κάτω άκρου (αναπτύσσεται σε μεταγενέστερα στάδια).
Όσο μεγαλύτερη είναι η διάρκεια της νόσου, τόσο πιο φωτεινή και συχνότερη, τόσο περισσότερο πονάει η άρθρωση του γόνατος. Επιπλέον, μπορεί να επηρεάσει όχι μόνο την άσκηση, αλλά και σε ακινητοποιημένη κατάσταση, συμπεριλαμβανομένης της νυχτερινής ανάπαυσης. Επιπλέον, η αύξηση των εκφυλιστικών αλλαγών θα συνεχίσει να περιορίζει το φάσμα των ενεργητικών και παθητικών κινήσεων και έτσι να τις μειώνει στο ελάχιστο.
Καλό να ξέρω! Στην πρωτοπαθή οστεοαρθρίτιδα του γόνατος, ο κίνδυνος εμφάνισης παρόμοιου τύπου βλάβης στο ίδιο άκρο αλλά στην περιοχή του ισχίου είναι 15% έως 18%. Και η πιθανότητα εμφάνισης κόξαρθρωσης στην αντίθετη πλευρά του προβληματικού γόνατος είναι εντός 30%. Λειτουργικά, οι αρθρώσεις του γόνατος και του ισχίου συνδέονται πολύ στενά – ένα πρόβλημα στο γόνατο μπορεί να έχει αρνητική επίδραση στην άρθρωση του ισχίου μακροπρόθεσμα και αντίστροφα. Επομένως, μην κάνετε αυτοθεραπεία, αυτή η ασθένεια απαιτεί επαγγελματική προσέγγιση, η οποία είναι ατομική για κάθε μεμονωμένη περίπτωση.
Διάγνωση: μέθοδοι εξέτασης
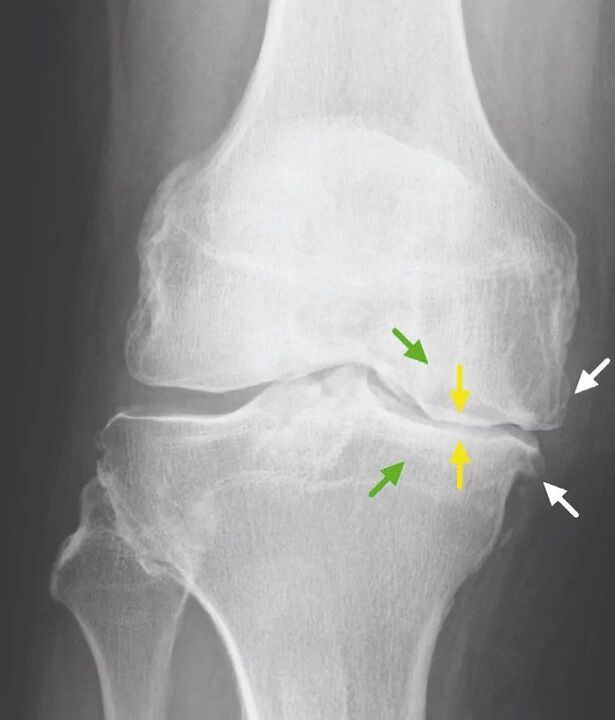
Δεν υπάρχουν παθολογικά εργαστηριακά σημεία για αρθρώσεις της άρθρωσης του γόνατος ή άλλων αρθρώσεων. Οι εξετάσεις αίματος και ούρων δείχνουν φυσιολογικά αποτελέσματα στους περισσότερους ανθρώπους. Επομένως, οι μέθοδοι εργαστηριακής έρευνας δεν έχουν κλινική αξία. Η γενικά αναγνωρισμένη μέθοδος για την ανίχνευση της οστεοαρθρίτιδας του γόνατος είναι αυτή τη στιγμή η ακτινογραφία των αρθρώσεων του γόνατος. Οι ακτινογραφίες γίνονται απαραίτητα αρχικά σε δύο αρθρώσεις προκειμένου να συγκριθεί η ανατομική και φυσιολογική σύγκριση δύο όμοιων οστικών αρθρώσεων. Υπάρχουν 3 κύρια ακτινογραφικά σημεία με τα οποία μπορεί να υποστηριχθεί ότι υπάρχει αυτή η διάγνωση, και συγκεκριμένα:
- οστεόφυτα στην περιφέρεια των αρθρικών επιφανειών.
- στένωση του χώρου της άρθρωσης (συνήθως το πλάτος του είναι 6-8 mm, οι παράμετροι εξαρτώνται από πολλούς παράγοντες, όπως ύψος, ηλικία, φύλο κ. λπ. ).
- υποχόνδρια οστεοσκλήρωση.
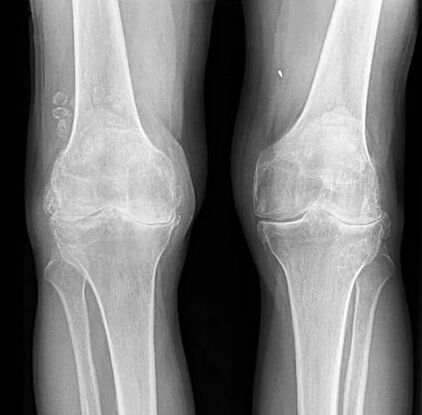
Διμερής απουσία αρθρικών χώρων.
Ωστόσο, αυτά τα σημεία μπορεί να απουσιάζουν από τις ακτινογραφίες στα πολύ, πολύ πρώιμα στάδια ανάπτυξης της οστεοαρθρίτιδας. Εάν ο γιατρός δεν δει αποκλίσεις σύμφωνα με την ακτινογραφία, ενώ ο ασθενής ήρθε με παράπονα για περιοδικό πόνο ή, για παράδειγμα, επαναλαμβανόμενο πρήξιμο για άγνωστους λόγους, είναι σημαντικό να διεξαχθεί μια πρόσθετη εξέταση. Συνιστάται επίσης να συμπεριληφθεί μια πρόσθετη εξέταση στη διαγνωστική διαδικασία και, εάν επιβεβαιωθεί η ακτινολογική διάγνωση, να λάβετε λεπτομερείς πληροφορίες για την κατάσταση των δομών του γόνατος, ιδιαίτερα των μαλακών ιστών και του ενδοαρθρικού υγρού.
Η μαγνητική τομογραφία (MRI) και η αρθροσκόπηση θεωρούνται οι καλύτερες βοηθητικές μέθοδοι για την ΟΑ σε οποιοδήποτε στάδιο, καθώς και για τη διάκριση αυτής της παθολογίας από άλλες. Όσον αφορά την αξονική τομογραφία, είναι κατώτερη των δυνατοτήτων αυτών των δύο μεθόδων γιατί δεν απεικονίζει καθαρά τον μαλακό ιστό. Το υπερηχογράφημα όλων των μεθόδων είναι το πιο αδύναμο διαγνωστικό εργαλείο.
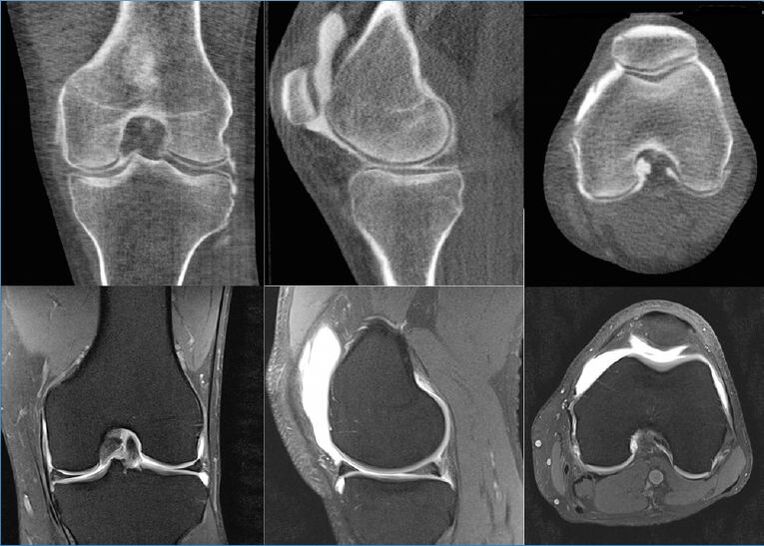
Η μαγνητική τομογραφία αποκαλύπτει ακόμη και τις πιο μικρές επιφανειακές βλάβες του χόνδρου στα άκρα των αρθρώσεων και από αυτή τη δομή του χόνδρου αρχίζουν να εμφανίζονται οι πρώτες δυστροφικές αλλαγές. Επιπλέον, σύμφωνα με δεδομένα μαγνητικής τομογραφίας, είναι δυνατό να δοθεί μια αντικειμενική αξιολόγηση της κατάστασης της αρθρικής μεμβράνης, της κάψουλας, των γύρω μυών, των τενόντων, των συνδέσμων, των νευροαγγειακών σχηματισμών και του παραγόμενου αρθρικού υμένα. Η μαγνητική τομογραφία ανιχνεύει κύστεις και άλλες αναπτύξεις, συμπεριλαμβανομένων των ελαττωμάτων των οστών.
Η αρθροσκοπική διάγνωση δεν έχει χειρότερες δυνατότητες, αλλά είναι μια ελάχιστα επεμβατική διαδικασία με την εισαγωγή οπτικών απεικόνισης στο εσωτερικό της άρθρωσης του γόνατος. Με τη βοήθεια της αρθροσκόπησης, εκτός από την υψηλής ποιότητας εξέταση από το εσωτερικό όλων των δομικών στοιχείων της άρθρωσης, παράλληλα, είναι ακόμα δυνατή η παρακέντηση της ενδοαρθρικής συλλογής και ο καθαρισμός της κοιλότητας από τα λεγόμενα σκουπίδια αρθρώσεως ".
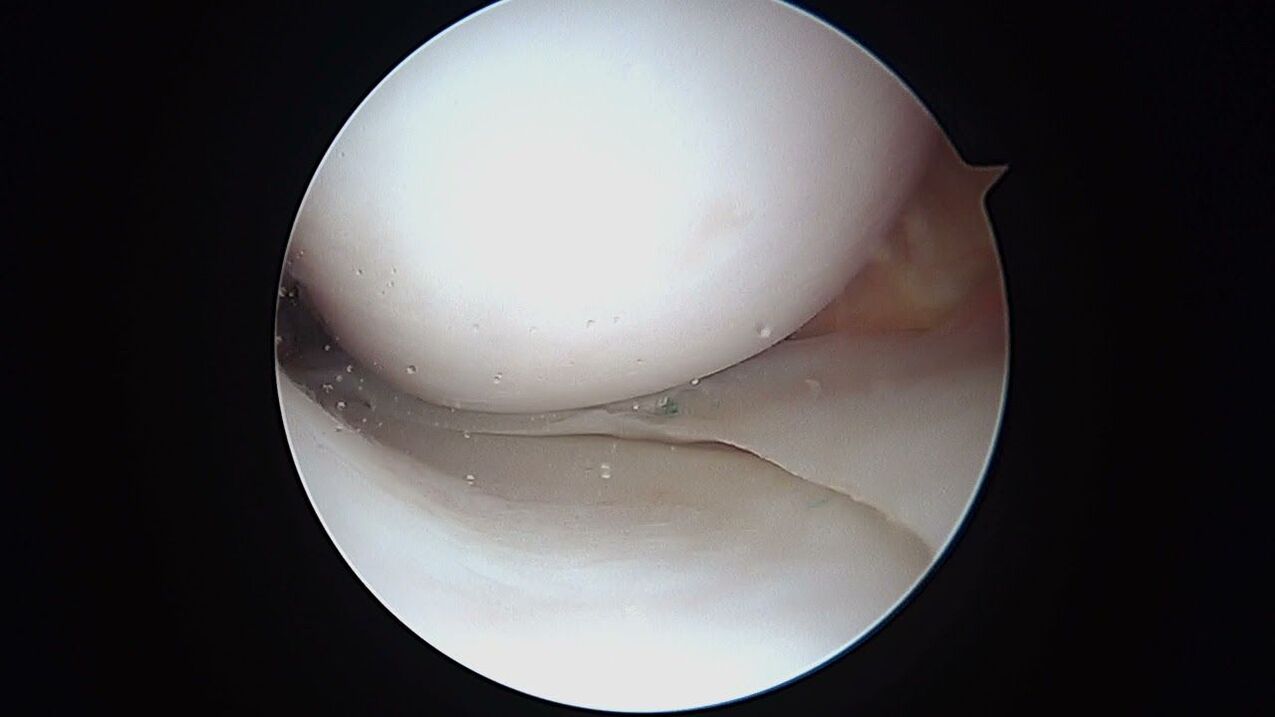
Εκτός από τις οργανικές μεθόδους, η διαγνωστική δομή περιλαμβάνει απαραίτητα ειδικές εξετάσεις κατά την αρχική εξέταση. Ο γιατρός πραγματοποιεί ψηλάφηση του σημείου της βλάβης, εκτίμηση του εύρους κίνησης σε διαφορετικές θέσεις της εξεταζόμενης περιοχής του άκρου και προσδιορισμό διαταραχών ευαισθησίας. Αφού τεθεί η διάγνωση ενός παρόμοιου σχεδίου, πραγματοποιούνται περιοδικά δοκιμαστική εξέταση και ακτινογραφία για την παρακολούθηση της κατάστασης του γόνατος και την αξιολόγηση της αποτελεσματικότητας της θεραπείας.
Στάδια και βαθμοί αρθρώσεως του γόνατος
Η ταξινόμηση των σταδίων της αρθροπάθειας του γόνατος στην ορθοπεδική προτείνεται σε δύο εκδοχές: σύμφωνα με τον N. S. Kosinskaya (3 επίπεδα) και σύμφωνα με την Kellgren-Lorens (4 επίπεδα). Στην πρακτική στο σπίτι, τόσο ο πρώτος όσο και ο δεύτερος ταξινομητής των βλαβών της οστεοαρθρικής συσκευής χρησιμοποιούνται εξίσου συχνά. Και οι δύο ταξινομήσεις επικεντρώνονται στον καθορισμό των ακόλουθων χαρακτηριστικών:
- μείωση του ύψους και της ανομοιομορφίας του διααρθρικού κενού.
- παραμόρφωση των αρθρικών επιφανειών.
- η παρουσία ελαττωμάτων με έντονα περιγράμματα.
- πάχυνση των περιοχών του υποχόνδρου του οστού λόγω οστεοσκλήρωσης.
- ο σχηματισμός υποχόνδριων κύστεων (στην ακτινογραφία μοιάζουν με φωτεινά σημεία στην περιοχή των μηριαίων και κνημιαίων κονδύλων μέσα στην επιγονατίδα).
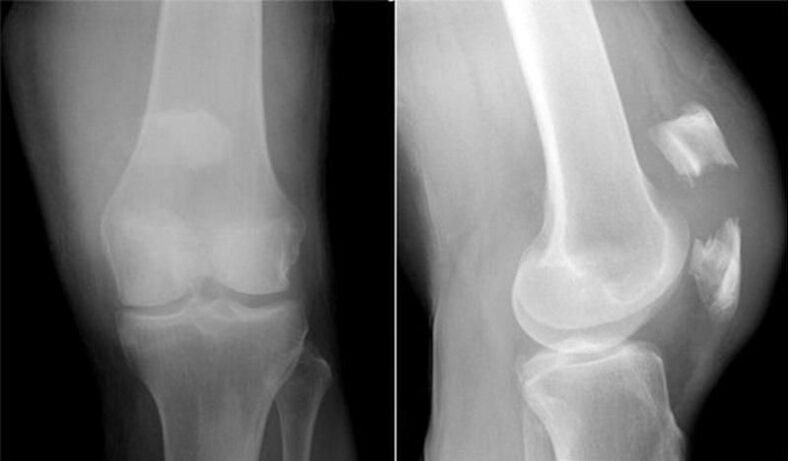
Σας προτείνουμε να εξοικειωθείτε με τη σταδιοποίηση της γονάρθρωσης που προτείνει η Kosinskaya.
| στάδιο | Ακτινογραφικά σημεία, κλινικές εκδηλώσεις |
| ανάβω) | Οι αλλαγές είναι λεπτές, μπορούν να γίνουν αντιληπτές ως φυσιολογικές. Το κενό στην άμεση προβολή μπορεί να είναι κανονικό ή ελαφρώς περιορισμένο. Μια μικρή στένωση μπορεί να φανεί όταν συγκρίνουμε τη δεξιά και την αριστερή άρθρωση. Σε κάθε περίπτωση, πείτε για τα αναδυόμενα λειτουργικά και μορφολογικά προβλήματα του χόνδρου, την ήπια οστεοφυτίαση. Είναι μια αντισταθμιστική απάντηση στις αλλαγές στις ελαστικές ιδιότητες του χόνδρου. Η οστεοφύτωση σε αυτό το στάδιο είναι ήπια και χαρακτηρίζεται από την παρουσία μικροσκοπικών οστεοφύτων σε μια ενιαία μάζα κατά μήκος των άκρων των αρθρικών οστών. Ωστόσο, σημαντικά κέρδη πρώιμου σταδίου μπορεί να μην υπάρχουν καθόλου. Κλινικά, το στάδιο 1 είναι σχετικά ήπιο με μη έντονο βραχυπρόθεσμο πόνο από μακροχρόνια άσκηση και ελάχιστη δυσλειτουργία του γόνατος που πολλοί άνθρωποι δεν αντιλαμβάνονται ως σοβαρή. |
| II (μέτρια) | Οι διαστάσεις του αρθρικού χώρου του γόνατος μειώνονται σημαντικά κατά 2-3 φορές σε σύγκριση με τον κανόνα. Μια τόσο ισχυρή συστολή του διακένου υποδηλώνει μια ήδη φορτισμένη μορφολογία του αρθρικού χόνδρου και τη σοβαρότητα της βλάβης του. Κατά κύριο λόγο, η στένωση του χάσματος χαρακτηρίζεται από ανομοιομορφία, που αντιστοιχεί στη σοβαρότητα της εκφυλιστικής διαδικασίας. Τα επίκεντρα της μέγιστης στένωσης συγκεντρώνονται στη ζώνη της άρθρωσης, η οποία αντιπροσωπεύει το υψηλότερο ποσοστό φόρτισης. Μια τέτοια ζώνη γίνεται συχνά το έσω (εσωτερικό) τμήμα της άρθρωσης. Στο στάδιο 2, μεγάλα οστεόφυτα βρίσκονται επίσης στις άκρες των αρθρικών επιφανειών, σημειώνεται σκλήρυνση της τελικής πλάκας, παρατηρείται μερικές φορές κυστική αναδόμηση του υποχόνδριου οστού. Οι ακτινογραφίες διορθώνουν μια ελαφρά παραβίαση συνάφειας, μια μέτρια παραμόρφωση των επιφύσεων των οστών που σχηματίζουν την άρθρωση του γόνατος. Εκδηλώνεται με έντονη επιδείνωση της λειτουργίας της συσκευής του γόνατος με σαφή περιορισμό της κίνησης, η οποία μερικές φορές ήταν κάπως δύσκολη στην αρχική φάση. Επιπλέον, υπάρχει ένας σχετικά μέτριος περιορισμός όλων των άλλων τύπων φυσιολογικών κινήσεων, τρίψιμο, κουτσό. Ο πόνος είναι έντονος, συχνά υπάρχει ένα ελαφρύ τοπικό οίδημα, υπάρχει μυϊκή υπερτροφία κοντά στην άρθρωση. |
| III (σκληρό) | Ο αυλός που μοιάζει με σχισμή μεταξύ των αρθρικών επιφανειών εξαφανίζεται εντελώς ή μπορεί να εντοπιστεί, αλλά με μεγάλη δυσκολία. Στο τελικό στάδιο, εντοπίζονται πολλά αιχμηρά και ογκώδη οστεόφυτα που περιβάλλουν πλήρως τις αρθρωτικές επιφάνειες και συγχωνεύονται με το παρακείμενο οστό. Η ακτινογραφία δείχνει τις πιο χονδροειδείς παραμορφώσεις της άρθρωσης του γόνατος (εντυπωσιακή επέκταση και επιπέδωση των επιφανειών), μια σημαντική βλάβη των επιφύσεων των οστών που σχηματίζουν το γόνατο λόγω οστεοσκλήρωσης, την παρουσία κύστεων CX. Η άρθρωση αποκλίνει ρητά από τον κατακόρυφο άξονα του άκρου (μετά από βλαισό ή βαλβίδα). Η κλινική εικόνα των εκδηλώσεων χαρακτηρίζεται από ορατή πάχυνση του γόνατος και περιορισμένη θέση του. Η κίνηση και το δυναμικό στήριξης της άρθρωσης μειώνεται σε κρίσιμο επίπεδο, ενώ η δηλητηρίαση δεν εκδηλώνεται πλέον σε αυτήν. Ο μυς είναι ατροφημένος σε όλο το πόδι, με τον τετρακέφαλο να επηρεάζεται ιδιαίτερα άσχημα. Το άκρο είναι εντελώς ανάπηρο, είναι αδύνατο να κινηθεί ανεξάρτητα, η χωλότητα προχωρά. Το σύνδρομο πόνου φτάνει στο αποκορύφωμά του, γίνεται εξαιρετικά επώδυνο, συνεχώς ενοχλητικό, ανεξάρτητα από την ώρα της ημέρας και τη σωματική δραστηριότητα. Το τρίτο στάδιο απενεργοποιεί το άτομο. |
Συντηρητική και χειρουργική θεραπεία
Η αρχή της θεραπείας - συντηρητική ή χειρουργική - επιλέγεται αυστηρά εξατομικευμένα από εξειδικευμένο ειδικό στην αντίστοιχη ειδικότητα. Ο γιατρός που σας θεραπεύει είναι ορθοπεδικός ή ορθοπεδικός τραυματολόγος. Σημειώνουμε αμέσως ότι αυτή η παθολογία είναι εγγενώς ανίατη. Δυστυχώς, δεν υπάρχει επιστροφή στην αρχή των εκφυλισμών και των συνεπειών τους. Η αναζωογόνηση του χόνδρου, η φυσική αποκατάσταση των σχημάτων των αρθρώσεων δεν μπορεί να επιτευχθεί λόγω των βιολογικών ιδιοτήτων του συστήματος οστού-χόνδρου, ανεξάρτητα από τα χάπια, τις ενέσεις, τη φυσιοθεραπεία και τις χειρωνακτικές τεχνικές που χρησιμοποιούνται για θεραπευτικά αποτελέσματα.
Ως εκ τούτου, είναι σημαντικό να κατανοήσουμε σαφώς ότι οι συντηρητικές μέθοδοι έχουν σχεδιαστεί για προληπτικούς και συμπτωματικούς σκοπούς, συγκεκριμένα για:
- πρόληψη της εμφάνισης οστεοαρθρίτιδας (αν δεν έχει γίνει ήδη)
- Καταστολή του ρυθμού εκφύλισης (με την εμφάνιση της νόσου) λόγω της ενεργοποίησης του ιστικού τροφισμού στην άρθρωση του γόνατος, αλλαγές στον τρόπο ζωής, κατάλληλη κατανομή φορτίων στο μυοσκελετικό σύστημα.
- Ανακουφίζει τον πόνο και τη φλεγμονή, μειώνει/προλαμβάνει την ατροφία και τις συσπάσεις.
- Βελτίωση της κινητικότητας των άκρων και της ποιότητας ζωής, στο βαθμό που αυτό είναι δυνατό με την υπάρχουσα παθογένεια.
Τα στοιχεία δείχνουν ότι μπορούν να αναμένονται παραγωγικά αποτελέσματα από τη συντηρητική θεραπεία όταν ξεκινά στα αρχικά στάδια της νόσου, και μερικές φορές στην έναρξη του σταδίου 2, διατηρώντας παράλληλα τον χόνδρο σε μεγάλο βαθμό. Πιο κοντά στο μέσο στάδιο 2 και στάδιο 3, οι ιατρικές και σωματικές παρεμβάσεις χάνουν τη δύναμή τους, τις περισσότερες φορές δεν βοηθούν καθόλου στο να κινηθεί κανείς σε θετική κατεύθυνση.
Οι μη χειρουργικές τακτικές για την καταπολέμηση της νόσου περιλαμβάνουν τη σύνθετη χρήση μεθόδων φυσικής και ιατρικής αποκατάστασης (μαθήματα):
- Τοπικά και εξωτερικά ΜΣΑΦ παρασκευάσματα για το σύνδρομο πόνου.
- χονδροπροστατευτικά που μπορούν να επιβραδύνουν την εξέλιξη της γονάρθρωσης.
- βιταμίνες Ε, C και Β, οροτικό κάλιο κ. λπ.
- φυσιοθεραπευτικές ασκήσεις (που αναπτύχθηκαν και συνταγογραφήθηκαν από γιατρό, η εκπαίδευση πρέπει να πραγματοποιείται αποκλειστικά υπό την καθοδήγηση ενός εκπαιδευτή φυσικοθεραπείας).
- Φυσικοθεραπεία (ηλεκτροφόρηση, παλμική θεραπεία, υπερηχογράφημα, μαγνητική θεραπεία, λουτρά υδρόθειου και ραδονίου κ. λπ. ).
- ενδοαρθρικές ενέσεις κορτικοστεροειδών που χρησιμοποιούνται σε ακραίες περιπτώσεις - με αφόρητο επίμονο πόνο με συχνές υποτροπές, σοβαρή αρθρίτιδα, η οποία δεν σταματά με συμβατικά μη στεροειδή φάρμακα.
Εάν η πρώτη σειρά ενέσεων στεροειδών στην άρθρωση δεν είναι αρκετά αποτελεσματική, τότε δεν έχει νόημα να συνεχιστούν και το γόνατο χρειάζεται επείγουσα χειρουργική επέμβαση.
Η καθυστέρηση της επέμβασης χωρίς την επίδραση της συντηρητικής θεραπείας είναι ανεπιθύμητη. Η έγκαιρη επέμβαση επιτρέπει μια χειρουργική επέμβαση χωρίς προβλήματα, ευκολότερη χειρουργική μεταφορά με ελάχιστο κίνδυνο επιπλοκών, ταχύτερη και καλύτερη ανάρρωση. Το κύριο θεραπευτικό σύστημα στη σύγχρονη ορθοπεδική και τραυματολογία για προχωρημένες μορφές ΟΑ που εντοπίζεται στην άρθρωση του γόνατος παραμένει η χειρουργική επέμβαση με τη μέθοδο της ενδοπροσθετικής. Ενδοπροσθετική - αντικατάσταση της άρθρωσης του γόνατος με λειτουργική ενδοπροσθετική - επιτρέπει σε σύντομο χρονικό διάστημα:
- πλήρως διορθωμένα παραμορφώσεις γόνατος (σε σχήμα Ο, σχήμα Χ).
- ποιοτική αποκατάσταση της ανατομίας και των λειτουργιών κίνησης, στήριξης της σταθερότητας, υποτίμησης στο προβληματικό τμήμα του άκρου.
- να επιστρέψει ο ασθενής σε σωματική δραστηριότητα χωρίς πόνο, να ανακουφίσει την αναπηρία και να αποκαταστήσει ένα φυσιολογικό επίπεδο ικανότητας εργασίας.
Ανάλογα με την ένδειξη και την ατομική σωματική σύσταση του ασθενούς, η προσθετική μπορεί να πραγματοποιηθεί σύμφωνα με την αρχή της μερικής ή ολικής αντικατάστασης της άρθρωσης με τσιμεντοειδές, χωρίς τσιμέντο ή υβριδική στερέωση. Οι μοναδικές προθέσεις μιμούνται πλήρως τη μηχανική και την ανατομία της «γηγενούς» ανθρώπινης άρθρωσης ή των μεμονωμένων στοιχείων της. Έχουν την υψηλότερη αντοχή, τις καλύτερες ιδιότητες ακαμψίας και ελαστικότητας, εξαιρετική βιοσυμβατότητα με το σώμα, τους περιβάλλοντες βιολογικούς ιστούς και υγρά. Τα εμφυτεύματα είναι κατασκευασμένα από υψηλή -tech Κατασκευασμένο από κράματα μετάλλων (τιτάνιο, κοβάλτιο-χρώμιο, κ. λπ. ) Ολοκληρωμένες κατασκευές διαρκούν κατά μέσο όρο 15 χρόνια ή περισσότερα, με την προϋπόθεση ότι η χειρουργική επέμβαση και η μετεγχειρητική αποκατάσταση είναι βέλτιστη.
Πριν από την εμφύτευση του εμφυτεύματος, η προσβεβλημένη άρθρωση του οστού αφαιρείται, οι επιφάνειες των οστών της άρθρωσης υποβάλλονται σε προσεκτική χειρουργική επεξεργασία και προετοιμάζονται για την εγκατάσταση της ενδοπρόθεσης. Όταν ένας ασθενής πρόκειται να υποβληθεί σε ολική αρθροπλαστική, αυτή αποτελείται από ένα πλήρως συναρμολογημένο τεχνητό αντίγραφο μιας υγιούς άρθρωσης γόνατος, που περιλαμβάνει:
- ένα σταθερό ή κινητό κνημιαίο εξάρτημα με τη μορφή πλατφόρμας σε στέλεχος πανομοιότυπο με το σχήμα της επιφάνειας του αντίστοιχου οστού·
- μια επένδυση από πολυαιθυλένιο («μαξιλάρι» απορρόφησης κραδασμών) στερεωμένη στο κνημιαίο εξάρτημα.
- το μηριαίο εξάρτημα έχει στρογγυλεμένο σχήμα που ταιριάζει με το σχήμα των μηριαίων κονδύλων.
- Στοιχείο της επιγονατίδας (όχι πάντα εγκατεστημένο, μόνο σε κακή κατάσταση του χόνδρινου στρώματος της επιγονατίδας).
Στην περίπτωση μερικής αντικατάστασης (μονοκονδυλική), μόνο το ήμισυ της άρθρωσης του γόνατος - η έσω ή πλάγια άρθρωση του μηριαίου οστού-κνήμης - αντιμετωπίζεται με ελάχιστα επεμβατική προσθετική. Μετά από κάθε είδους ενδοπροσθετική, πραγματοποιείται ολοκληρωμένη αποκατάσταση με στόχο την αποφυγή μετεγχειρητικών συνεπειών, την αποκατάσταση των μυών και των κινήσεων της πρόθεσης. Η αποκατάσταση μετά την αρθροπλαστική γόνατος θα συνεχιστεί έως ότου ο ασθενής αναρρώσει πλήρως, συνήθως χρειάζονται 2, 5 έως 4 μήνες.














































